Da li ste se zapitali odakle današnjim bebama i deci tolika kožna oboljenja i da li je toga uopšte bilo u ovolikom broju kada su nas naše majke odgajale?
Danas sve više beba i dece ima problem sa atopijskim bolestima. Atopija se definiše kao genetska sklonost ka alergijskom reagovanju organizma. Obuhvata astmu, dermatitis (ekceme), alergije na nutritivne i inhalatorne alergene, alergijske rinitise. Neretko se sva ova oboljenja prepliću i javljaju kod iste osobe. Kod zdrave jedinke i organizma kod koje nema ove genetski uslovljene sklonosti ne dolazi do olakšanog stvaranja specifičnih IgE antitela na alergene iz okoline. Zato je alergološko testiranje obavezno kada postoji sumnja da je u pitanju atopija. Rizični činioci za ispoljavanje astme, ekcema, alergija su nasleđe, kratak period dojenja - manji od 8 meseci, česte virusne infekcije, naglo izlaganje alergenima u velikoj koncentraciji.
Povodom činjenice da danas sve više beba i dece ima problem sa ovim bolestima razgovarali smo sa Irenom Marković, strukovnom medicinskom sestrom iz oblasti medicinskih nauka, koja poseduje ogromno iskustvo na polju dečjeg razvoja, socijalizacije, ishrane, nege i lečenja, ne samo kroz teoriju nego i praksu. Irena na društvenim mrežama vodi grupu pod nazivom Zdrava beba kroz koju bezrezervno i sa velikom posvećenošću pomaže trudnicama i majkama u svim njihovim nedoumicama.
Zašto današnje bebe i deca sve više obolevaju od atopijskih bolesti?
Porast broja obolele dece je rezultat porasta alergijskih reakcija i povećane osetljivosti sistema organa za varenje i disanje, kao i usled promena u sredini. Porast broja dece koja imaju alergijske reakcije i generalno atopijsku konstituciju u direktnoj je vezi sa sve nižom stopom dojenja i sve rasprostranjenijom upotrebom kravljeg mleka odnosno formula generacijama unazad. Veliki je problem neadekvatna praksa dojenja u nekim porodilištima.
Na svetu je svega 1-3% žena koje nisu u stanju da doje zbog urođenog ili operacijama stečenog nedostatka mlečnih žlezda, zaostajanja dela posteljice u materici nakon porođaja i oštećenja hipofize. Svaka majka može i treba da doji svoju bebu. Sledeći važan činilac koji pogoduje razvoju atopijskih bolesti jesu sterilni uslovi sredine u kojoj borave bebe i deca. U redu je biti čist, ali ne i sterilan.
Koja je najbolja preventiva da ne dođe do ove dijagnoze?
Svaka novorođena beba u normalnim okolnostima, bez obzira da li je porođaj bio prirodnim ili operativnim putem, u porodilištu treba da započne prvi podoj u okviru prvog sata, najkasnije drugog sata nakon rođenja deteta, kao i da bude dojena na zahtev od prvog dana kako bi dobila sav kolostrum iz majčinog mleka bez ikakvih dodataka drugih tečnosti i mleka (isključivo dojena).
BABYMED KOZMETIKA - specijalno formulisano za negu kože novorođenčadi i dece sa osetljivom, atopičnom kožom sklonoj ekcemima i atopijskom dermatitisu!
Učestalost alergija i atopije je znatno niža kod dojene dece, simptomi su blaži, gotovo nikada burni i uglavnom se odnose na javljanje ekcema i retko krvarenje u stolici, vrlo retko dođe do razvoja astme. Alergije i atopija kod dojene dece retko imaju trajan karakter, uglavnom se povlače i nestanu mnogo ranije nego kod dece koja nisu dojena. Preporuka je takođe da bebe budu isključivo dojene u prvih 6 meseci i da se nemlečna, komplementarna ishrana uvede sa oko 6 meseci starosti deteta. Zaključak SZO jeste da ne postoji nikakav objektivni razlog da se deca ne doje isključivo u prvih 6 meseci, a to je posebno važno za decu sklonu atopiji.
Obzirom da je atopija uglavnom genetski određena i da unapred znamo da je dete u rizičnoj grupi za ispoljavanje atopije, preduzimamo opšte mere kako bismo sprečili ili ublažili simptome atopije. Nacionalni vodič kliničke prakse za astmu u dečjem uzrastu, lekari specijalisti i SZO ističu važnost mera na sva tri nivoa prevencije. Trudnica i majka koja je atopičar ili ima sklonosti ka atopiji bi trebalo da ograniči unos mleka na 2dl dnevno i jaja na dva nedeljno, da planira porođaj van sezone visokih koncentracija alergena (jesen i proleće) i stroga zabrana pušenja.
Kada se rodi dete sa visokom sklonošću ka atopiji, od velike je važnosti isključivo dojenje prvih 6 meseci od prvog dana rođenja, i nastavak dojenja dve godine i duže uz ostalu raznovrsnu ishranu. Smanjivanje količine alergena, posebno grinja u prvih 6 mesecii najpre uklanjanjem tepiha, zavesa, prekrivača, vunenih tkanina iz prostora u kome beba boravi, redovno provetravanje i usisavanje dušeka...
Ne izlagati dete duvanskom dimu, kasnije uvođenje životinjskog mleka i jajeta u ishranu deteta i eliminacija jaja iz ishrane kod dece koja imaju teži oblik ekcema. Tercijarna prevencija se zasniva na što ranijem lečenju dece sa sklonošću ka atopiji i astmi već nakon prve opstrukcije koja se javila pre kraja druge godine. Alergološko testiranje prick testom i određivanjem ukupnih i specifičnih IgE antitela je obavezno, a standard u dijagnostioci alergija na nutritivne alergene su eliminaciona dijeta i provokacija. Najčešće su udružene alergije na jaja, mleko, ribu, koštunjave plodove, soju i plodove mora i u dogovoru sa detetovim alergologom/pulmologom, majka koja doji takođe sprovodi restriktivnu dijetu bez ovih namirnica.
Šta je i kako se manifestuje atopijski dermatitis (ekcem)?
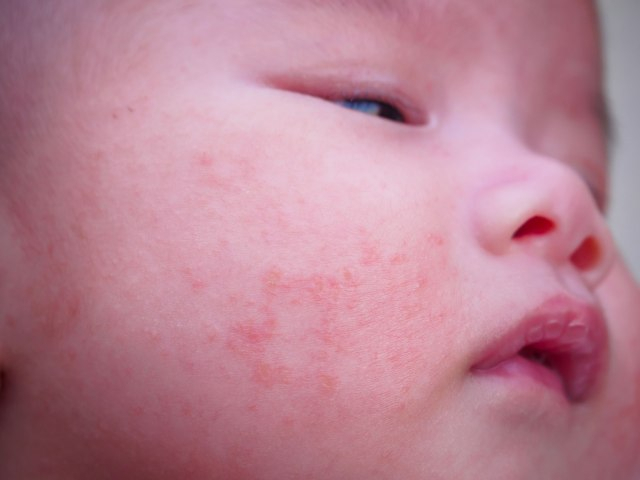
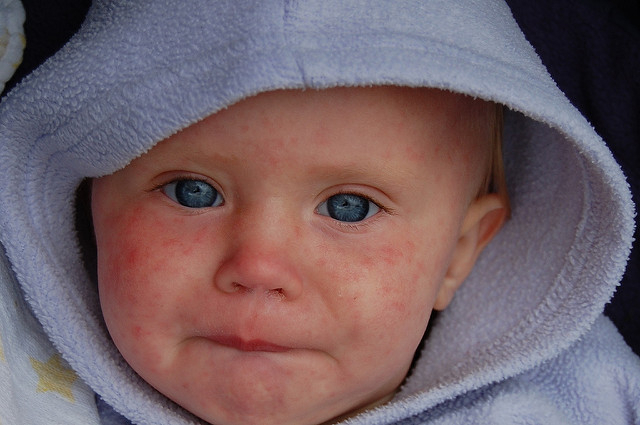
Atopijski dermatitis označava zapaljenski proces na koži koji zahvata epiderm i derm, hroničnog je karaktera i odlikuje ga svrab i suva koža bez sjaja, a u periodima kada je izražen koža postaje i vlažna. Zahvata područje obraza, brade, čela, spoljne strane butina i ruku, a može se javiti i na pregibima, u predelu vrata i članaka.
Kako se tretira koža sklona ekcemu?
Zbog toga što je suva i izložena češanju, atopična koža je sklona infekcijama i propustljiva za alergene i agense koji je čine još podložnijom oštećenjima. Ovakvoj koži ne prijaju nagle promene temperature, pregrevanje i utopljavanje, znojenje. Opšte mere se odnose na što manju upotrebu kućne hemije, kozmetike, duplo ispiranje veša i pranje bez omekšivača, često provetravanje na 15 minuta, uklanjanje vunenih, sintetičkih, akrilnih i poliamidnih tkanina, zavesa, tepiha i upotreba pamučnih tkanina za bilo koji kontakt sa dečjom kožom.
Kožu treba negovati veoma blagim sredstvima za higijenu, bez sapuna i alergena, uljanim kupkama i emolijentnim kremama kako bi bila hidrirana, manje suva i manje podložna čestim novim akutnim fazama. Temperatura vode za kupanje ne treba da prelazi 34 stepena, a samo kupanje ne treba da traje duže od 5 minuta. Kožu posušujemo tapkanjem i odmah nanosimo emolijentnu kremu koju možemo još dva puta tokom dana naneti na kožu u tankom sloju. Pre izlaska napolje, nanosimo emolijentnu kremu na otkrivene delove tela u zimskom periodu. Sunce povoljno utiče na ekcem, ali oprezno izlažite dete suncu, rano ujutru i kasno po podne. Morska voda ima povoljan uticaj na ekceme.
Koliko su kortikosteriodne kreme štetne za bebinu kožu?
Kortikosteriodene kreme treba izbegavati obzirom da ekcemi imaju hronični tok, ali su pod kontolom dermatologa i pedijatra neophodne u fazama izraženih promena na koži. Ekcemu u akutnoj fazi se često pridružuju i infekcije, pa se primenjuju i antibioitici. Nikada nemojte samoinicijativno koristiti kortikosteriodne masti i kreme zato što njihova prekratka primena može biti kontraproduktivna, a predugo korišćenje može narušiti zdravlje deteta. Kortikosteriode nanositi u tankom sloju samo na predeo zahvaćen lezijom.
Kako nastaje alergija na kravlje mleko i na koji način se manifestuje?
Alergen u kravljem mleku su njegovi proteini kojih ima oko 20 i dele se na kazein i proteine surutke. Ovi proteini se drastično razlikuju od proteina majčinog mleka, te od strane imunološkog sistema bebe bivaju prepoznati kao strani i štetni, usled čega započinje kompleksna reakcija stvaranja antitela koja pokreću alergijsku reakciju. Najčešće se javlja kod dece sa atopijskom konstitucijom koja već imaju ekcem. Na postojanje alergije na proteine kravljeg mleka ne mora, a može da ukazuje, bljuckanje i povraćanje, GER, izraženi grčevi, dijareja sa i bez prisustva krvi u stolici, zatvor, česte opstrukcije (bronhitisi, bronhiolitisi, laringitisi...).
Rane alergijske reakcije koje se javljaju kod 60 odsto alergične dece u prvoj godini života unutar jednog sata od konzumiranja mleka su korprivnjača, crveni pečati po koži i oko usta, otoci, povraćanje i pogoršanje ekcema sa opasnošću javljanja teških alergijskih reakcija kao što je anafilaktički šok. Ova deca uglavnom imaju pozitivne kožne alergološke testove.
Odložene reakcije 45 minuta do 20 sati od unošenja mleka i kasne reakcije, nakon 24h, vezane su za povraćanje i proliv sa primesama krvi, pogoršanje stanja ekcema. Veći broj ove dece nema pozitivne kožne alergološke probe.
Vaš ključni savet za, ako ne sprečavanje, onda ublažavanje atopije?
Moj savet svim trudnicama, odnosno majkama koje imaju atopijsku konstituciju, jeste da doje svoju decu dve godine i duže, što je ujedno i preporuka SZO i generalni stav pedijatrije. Veliki značaj prevencije atopije jeste u započinjanju dojenja u okviru prvog sata nakon porođaja, kako bi beba pokupila mikrobe sa majčinog tela, kako bi se uspostavila laktacija i kako bi beba dobila sav kolostrum koji se luči u prvih 4-7 dana nakon porođaja. Kolostrum je prvo mleko koje se luči tokom boravka u porodilištu, a stvorilo se u dojkama još tokom trudnoće i spremno čeka porođaj i započinjanje podoja.
Bogat je antitelima, koja štite bebu od infekcija i alergija, sadrži faktore koji pomažu sazrevanje creva i sprečava pojavu alergija i netolerancija kod dece. Značajno je isključivo dojenje u prvih 6 meseci i nastavak dojenja na zahtev u celoj prvoj godini života deteta uz ostalu zdravu, raznovrsnu ishranu.
Izvor: B92